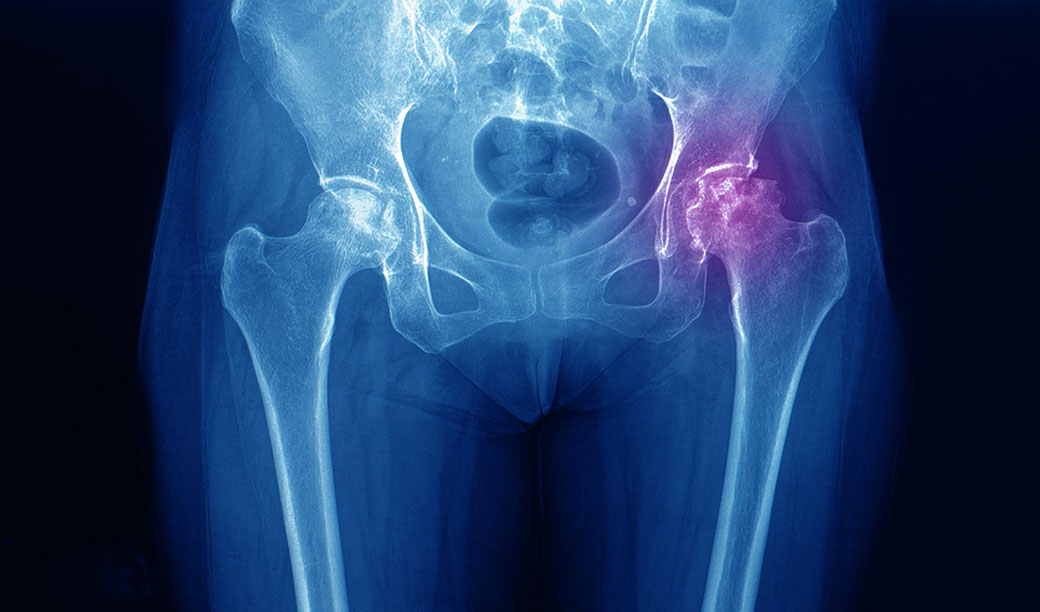
ទិដ្ឋភាពទូទៅ
ឈាមមានតួនាទីដឹកនាំសមាសធាតុចាំបាច់នានាដូចជា សារធាតុចិញ្ចឹម និងអុកស៊ីសែនទៅកាន់ឆ្អឹង ដើម្បីឱ្យឆ្អឹងមានសុខភាពល្អ និងអាចលូតលាស់ឡើងវិញបាន។ ជំងឺស្លាប់កោសិកាឆ្អឹង (Avascular necrosis ឬ Osteonecrosis) កើតឡើងនៅពេលដែលជាលិកាឆ្អឹងត្រូវស្លាប់ ដោយសារការខ្វះខាតការផ្គត់ផ្គង់ឈាមជាបណ្តោះអាសន្ន ឬជាអចិន្ត្រៃយ៍។ បញ្ហានេះអាចបណ្តាលឱ្យមានការប្រេះស្រាំតូចៗនៅក្នុងឆ្អឹង និងអាចឈានទៅរកការបាក់ស្រុតឆ្អឹងទាំងស្រុង។
នៅពេលដែលឆ្អឹងត្រូវបានបាក់ ឬសន្លាក់ត្រូវបានផ្លាស់ទី (គ្រិច/បញ្ឆោត) លំហូរឈាមដែលផ្គត់ផ្គង់ទៅកាន់ផ្នែកខ្លះនៃឆ្អឹងនឹងត្រូវរអាក់រអួល។ ប្រសិនបើអ្នកជំងឺបានប្រើប្រាស់ថ្នាំស្តេរ៉ូអ៊ីតកម្រិតខ្ពស់ ឬទទួលទានគ្រឿងស្រវឹងក្នុងកម្រិតច្រើន និងជក់បារីក្នុងរយៈពេលយូរ នោះជំងឺស្លាប់កោសិកាឆ្អឹងអាចនឹងវិវត្តឡើង។
ជំងឺនេះអាចកើតឡើងចំពោះមនុស្សគ្រប់រូប ប៉ុន្តែវាច្រើនតែកើតមានលើមនុស្សពេញវ័យដែលមានអាយុចន្លោះពី ៣០ ទៅ ៥០ ឆ្នាំ។ ប្រសិនបើស្ថានភាពនេះកើតឡើងនៅជិតសន្លាក់ ផ្ទៃឆ្អឹងនៅជុំវិញតំបន់នោះអាចនឹងបាក់បែក។ វាអាចប៉ះពាល់ដល់ឆ្អឹងតែមួយ ឬឆ្អឹងច្រើនក្នុងពេលតែមួយ។
រោគសញ្ញា
នៅក្នុងដំណាក់កាលដំបូងនៃជំងឺស្លាប់កោសិកាឆ្អឹង ជាទូទៅវាមិនចេញរោគសញ្ញាអ្វីឡើយ។ នៅពេលដែលជំងឺចាប់ផ្តើមវិវត្ត សន្លាក់ដែលរងផលប៉ះពាល់នឹងមានការឈឺចាប់នៅពេលមានសម្ពាធមកលើ។ បន្ទាប់មក អ្នកជំងឺនឹងមានអារម្មណ៍ឈឺចាប់ជាបន្តបន្ទាប់ ទោះបីជាកំពុងគេងរាបស្មើក៏ដោយ។ កម្រិតនៃការឈឺចាប់មានចាប់ពីស្រាលទៅធ្ងន់ធ្ងរ ហើយវានឹងកើនឡើងបន្តិចម្តងៗ។ ការឈឺចាប់ដែលបណ្តាលមកពីការស្លាប់កោសិកាឆ្អឹងត្រគាក អាចចាប់ផ្តើមឈឺនៅត្រង់ក្រលៀន គូទ ឬតំបន់ភ្លៅ។ ក្រៅពីត្រគាក ផ្នែកផ្សេងទៀតដែលអាចរងផលប៉ះពាល់រួមមាន ស្មា ជង្គង់ ដៃ និងជើង។
មូលហេតុ
ការរអាក់រអួលនៃលំហូរឈាមទៅកាន់ឆ្អឹង គឺជាមូលហេតុចម្បងនៃជំងឺស្លាប់កោសិកាឆ្អឹង។ ការខ្វះខាតការផ្គត់ផ្គង់ឈាមអាចបណ្តាលមកពីមូលហេតុដូចខាងក្រោម៖
- របួស: នៅពេលដែលឆ្អឹងបាក់ (បាក់ចូលក្នុងសន្លាក់ ឬក្បែរសន្លាក់) ឬសន្លាក់ត្រូវបានផ្លាស់ទី វាអាចធ្វើឱ្យខូចខាតសរសៃឈាមនៅក្បែរនោះ។ ការបាក់ឆ្អឹងត្រគាក គឺជាប្រភេទរបួសទូទៅដែលអាចនាំឱ្យកើតជំងឺស្លាប់កោសិកាឆ្អឹង។ ការព្យាបាលដោយកាំរស្មីសម្រាប់ជំងឺមហារីក ក៏អាចជាកត្តារួមចំណែកធ្វើឱ្យឆ្អឹងចុះខ្សោយ និងបំផ្លាញសរសៃឈាមផងដែរ
- ការកកកុញនៃជាតិខ្លាញ់ក្នុងសរសៃឈាម: ជាតិខ្លាញ់ដែលកកកុញអាចរាំងស្ទះសរសៃឈាមតូចៗ ដែលបណ្តាលឱ្យលំហូរឈាមទៅកាន់ឆ្អឹងមានការថយចុះ
- ជំងឺមួយចំនួន: ជំងឺមួយចំនួនដូចជា ជំងឺស្លេកស្លាំងដោយសារគ្រាប់ឈាមមានរាងដូចកណ្តៀវ និងជំងឺ Gaucher អាចនាំឱ្យមានការខ្វះខាតការផ្គត់ផ្គង់ឈាមទៅកាន់ឆ្អឹង
ទោះជាយ៉ាងណាក៏ដោយ ប្រហែល ២៥ ភាគរយនៃអ្នកជំងឺដែលរងគ្រោះដោយជំងឺនេះ គឺមិនត្រូវបានគេរកឃើញមូលហេតុច្បាស់លាស់នៃការរអាក់រអួលលំហូរឈាមនោះទេ។
កត្តាហានិភ័យ
- របួស: ដូចជាការបាក់ឆ្អឹង ឬគ្រិចផ្លាស់ទីសន្លាក់ ដែលអាចបំផ្លាញសរសៃឈាមជុំវិញ និងកាត់បន្ថយការផ្គត់ផ្គង់ឈាមទៅកាន់ឆ្អឹង
- ថ្នាំស្តេរ៉ូអ៊ីត: ការប្រើប្រាស់ថ្នាំ Corticosteroids កម្រិតខ្ពស់ អាចបណ្តាលឱ្យកើតជំងឺស្លាប់កោសិកាឆ្អឹង
- ការទទួលទានគ្រឿងស្រវឹងច្រើនហួសកម្រិត ឬការជក់បារី: ការប្រើប្រាស់ក្នុងរយៈពេលច្រើនឆ្នាំ អាចនាំឱ្យមានការកកកុញនៃជាតិខ្លាញ់ដែលរាំងស្ទះដល់សរសៃឈាម
- ការប្រើប្រាស់ថ្នាំ Bisphosphonate: អាចបណ្តាលឱ្យមានការវិវត្តនៃជំងឺស្លាប់កោសិកាឆ្អឹងថ្គាម
ការព្យាបាលវេជ្ជសាស្ត្រមួយចំនួន: ដូចជាការព្យាបាលដោយកាំរស្មីចំពោះអ្នកជំងឺមហារីក អាចធ្វើឱ្យឆ្អឹងចុះខ្សោយ។ ការវះកាត់ផ្លាស់ប្តូរសរីរាង្គ ជាពិសេសការផ្លាស់ប្តូរក្រលៀន ក៏អាចជាមូលហេតុនៃការវិវត្តជំងឺនេះដែរ - ស្ថានភាពជំងឺផ្សេងៗ: ជំងឺមួយចំនួនក៏អាចនាំឱ្យកើតជំងឺស្លាប់កោសិកាឆ្អឹងផងដែរ ដូចជា ជំងឺរលាកលំពែង, ជំងឺទឹកនោមផ្អែម, ជំងឺ Gaucher, មេរោគអេដស៍, ជំងឺ Lupus និងជំងឺស្លេកស្លាំង Sickle cell anemia
ការធ្វើរោគវិនិច្ឆ័យ
គ្រូពេទ្យនឹងធ្វើការពិនិត្យរាងកាយ និងស្វែងរកចំណុចឈឺចាប់នៅជុំវិញសន្លាក់។ សន្លាក់នឹងត្រូវធ្វើចលនាទៅកាន់ទិសដៅផ្សេងៗគ្នា ដើម្បីកំណត់ថាតើលទ្ធភាពនៃចលនានៅរក្សាបានដូចដើមដែរឬទេ។
ការធ្វើតេស្តរូបភាពវិនិច្ឆ័យ
- ការថតកាំរស្មីអ៊ិច: ជាទូទៅបង្ហាញលទ្ធផលធម្មតានៅក្នុងដំណាក់កាលដំបូងនៃជំងឺ។ វានឹងបង្ហាញភាពមិនប្រក្រតីនៃឆ្អឹង លុះត្រាតែជំងឺស្ថិតក្នុងដំណាក់កាលកម្រិតធ្ងន់ទៅហើយ
- ការថត MRI និង CT scan: បង្កើតរូបភាពយ៉ាងច្បាស់ដែលអាចបង្ហាញពីការប្រែប្រួលនៃឆ្អឹងតាំងពីដំណាក់កាលដំបូង ដែលជាសញ្ញានៃជំងឺស្លាប់កោសិកាឆ្អឹង
- ការស្កែនឆ្អឹង: ជានីតិវិធីដែលតម្រូវឱ្យចាក់សារធាតុវិទ្យុសកម្មទៅក្នុងសរសៃឈាមខ្មៅ។ សារធាតុនេះនឹងរត់ទៅកាន់ផ្នែកនៃឆ្អឹងដែលរងរបួស ឬផ្នែកដែលកំពុងជួសជុល រួចបង្ហាញជាសញ្ញាភ្លឺៗនៅលើផ្ទាំងរូបភាពវេជ្ជសាស្ត្រ
ការព្យាបាល
ការប្រើប្រាស់ថ្នាំ
- ថ្នាំបំបាត់ការរលាកមិនមែនស្តេរ៉ូអ៊ីត (NSAIDs): ដូចជា Ibuprofen (ឬ Naproxen sodium) ប្រើសម្រាប់កាត់បន្ថយការឈឺចាប់
- ថ្នាំព្យាបាលជំងឺពុកឆ្អឹង: ដូចជា Alendronate ដែលអាចជួយពន្យារការវិវត្តនៃជំងឺស្លាប់កោសិកាឆ្អឹង ប៉ុន្តែភស្តុតាងនៃការព្យាបាលនេះមិនទាន់មានភាពច្បាស់លាស់នៅឡើយទេ
- ថ្នាំបញ្ចុះជាតិខ្លាញ់: ជួយកាត់បន្ថយកម្រិតកូឡេស្តេរ៉ុល និងជាតិខ្លាញ់ក្នុងឈាម ដើម្បីទប់ស្កាត់ការស្ទះសរសៃឈាមដែលអាចនាំឱ្យស្លាប់កោសិកាឆ្អឹង
- ថ្នាំរំលាយឈាម: ដូចជា Warfarin អាចត្រូវបានណែនាំ ប្រសិនបើអ្នកមានបញ្ហាកកឈាមខុសធម្មតា ដើម្បីការពារការកកឈាមក្នុងសរសៃឈាម
ការព្យាបាលដោយចលនា និងវិធីសាស្ត្រផ្សេងៗ
- ការសម្រាក: កាត់បន្ថយសម្ពាធលើឆ្អឹងដែលរងផលប៉ះពាល់ ដើម្បីពន្យារការបំផ្លាញកោសិកាឆ្អឹង
- ការហាត់ប្រាណ: ជួយរក្សាលទ្ធភាពនៃចលនាសន្លាក់ឱ្យនៅដដែល
- ការភ្ញោចដោយចរន្តអគ្គិសនី: ប្រើដើម្បីជំរុញរាងកាយឱ្យបង្កើតឆ្អឹងថ្មីមកជំនួសឆ្អឹងដែលខូច។ នីតិវិធីនេះអាចធ្វើឡើងក្នុងអំឡុងពេលវះកាត់ ឬប្រើប្រាស់អេឡិចត្រូតបិទលើស្បែក
ការវះកាត់
ការវះកាត់នឹងត្រូវបានណែនាំនៅពេលដែលជំងឺឈានដល់ដំណាក់កាលចុងក្រោយ៖
- ការវះកាត់បញ្ចុះសម្ពាធឆ្អឹង: ជាដំណើរការដកយកផ្នែកខ្លះនៃស្រទាប់ខាងក្នុងឆ្អឹងចេញ។ ក្រៅពីកាត់បន្ថយការឈឺចាប់ វាជួយជំរុញការផលិតជាលិកាឆ្អឹងដែលមានសុខភាពល្អ និងសរសៃឈាមថ្មីៗ
- ការប្តូរផ្សាំឆ្អឹង: ជាការយកឆ្អឹងដែលល្អពីផ្នែកផ្សេងនៃរាងកាយ មកផ្សាំចូលក្នុងតំបន់ឆ្អឹងដែលរងផលប៉ះពាល់
- ការកែទម្រង់ឆ្អឹង: ជាការដកយកបំណែកឆ្អឹងពីផ្នែកខាងលើ ឬខាងក្រោមសន្លាក់ដែលរងសម្ពាធខ្លាំង ដើម្បីជួយសម្រាលទម្ងន់ពីឆ្អឹងដែលខូច។ វាអាចជួយពន្យារពេលនៃការវះកាត់ប្តូរសន្លាក់
- ការវះកាត់ប្តូរសន្លាក់: ធ្វើឡើងនៅពេលដែលឆ្អឹងត្រូវបានបាក់ទាំងស្រុង ឬការព្យាបាលតាមវិធីផ្សេងៗមិនមានប្រសិទ្ធភាព